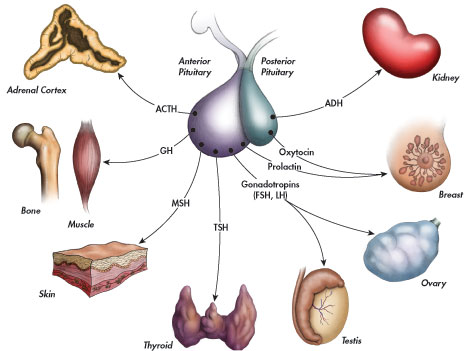
GONADOTROPINE
Le gonadotropine sono ormoni prodotti dall’ipofisi in grado di regolare la maturazione e il mantenimento dell’attività degli organi riproduttivi maschili e femminili (l’attività testicolare nell’uomo ed ovarica nella donna).
Le gonadotropine più conosciute sono LH e FSH, la loro produzione è regolata dalla sintesi dell’ormone GhRH da parte dell’ipotalamo.
Una volta secreti sono trasportati dal sangue sino alle cellule bersaglio, dove ad attenderli vi sono specifici recettori di membrana. Interagendo con essi, innescano una serie di eventi biochimici e metabolici che si differenziano a seconda dell’organo interessato.
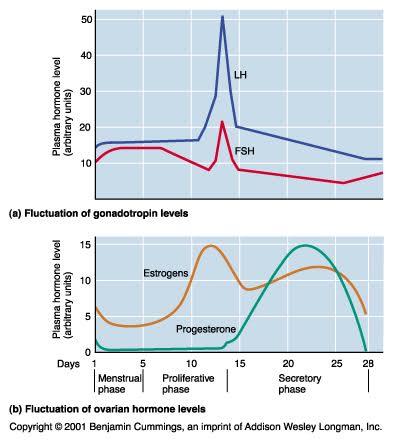
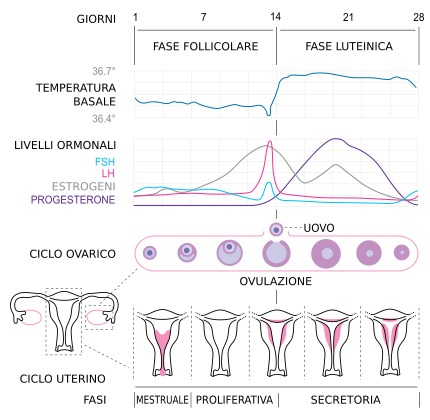
Livelli variabili di FSH ed LH sono responsabili del ciclo mestruale nel sesso femminile.
FSH (Ormone Follicolostimolante)
L’ormone follicolostimolante attraverso il circolo sanguigno raggiunge le ovaie stimolando la crescita e la maturazione di un follicolo dominante (cellula uovo circondata dal cellule follicolari), ogni 28 giorni circa.
Stimola la produzione di testosterone da parte delle cellule della teca (strato più esterno), che viene poi prontamente convertito in estrogeni da parte delle cellule della granulosa (strato più interno).
Quando aumentano i valori ematici di estradiolo, la secrezione di FSH viene inibita.
L’importanza del dosaggio di tale ormone in fase basale risiede principalmente nel significato che i livelli di FSH basali servono per valutare la “riserva ovarica”, infatti se l’attività ovarica è buona i livelli di FSH basale si mantengono entro certi limiti. Nei casi invece di riduzione della riserva ovarica i livelli basali di FSH tendono ad aumentare.
Nel sesso maschile, l’FSH agisce sul testicolo governando la produzione di spermatozoi mediante la produzione di testosterone.
LH (Ormone Luteinizzante)
L’ormone luteinizzante è anch’esso una sostanza prodotta dalla ghiandola ipofisaria.
LH stimola l’ovulazione, cioè la liberazione dal follicolo della cellula uovo matura (ovulazione), che a questo punto può essere fecondata, una volta che è avvenuto il concepimento, la funzione gonadotropica ipofisaria non è più necessaria per mantenere la gravidanza ma il corpo luteo inizia a produrre il progesterone.
Mentre la produzione di FSH prevale nella prima fase del ciclo (primi 14 giorni), la produzione di LH aumenta lentamente nei primi 14 giorni raggiungendo e superando i livelli di FSH intorno al 14° giorno (picco preovulatorio) e i suoi livelli si mantengono quindi elevati fino al 28° giorno del ciclo.
In presenza di bassi livelli di LH è possibile avere ovaio policistico.
Nell’uomo LH controlla la produzione di testosterone da parte delle cellule di Leydig. Quindi, l’LH e l’FSH sono necessari per la normale spermatogenesi, mentre la produzione di testosterone richiede solo la presenza di LH.
HCG
L gonadotropina corionica umana (HCG) è secreta dalla placenta durante la gravidanza, il dosaggio viene utilizzato come test di gravidanza nelle prime fasi del concepimento.
Esami ormonali
Possiamo avere gli esami basali che vengono eseguiti in genere in seconda o terza giornata e gli esami eseguiti in seconda fase.
Gli esami basali hanno principalmente lo scopo di valutare la riserva ovarica e di escludere la presenza di patologie che possono interferire sulla funzione riproduttiva e consistono principalmente nel dosaggio di FSH, LH, Estradiolo, Progesterone, Prolattina, TSH, FT3, FT4.
Esami ormonali eseguiti in fasi successive rivestono un ruolo importante nella diagnostica dell’ovulazione come ad esempio il dosaggio del progesterone al 14° giorno.
Ulteriori dosaggi servono inoltre per cercare di capire se la seconda fase del ciclo è di lunghezza adeguata, esistono infatti delle condizioni di insufficienza luteinica in cui i livelli di progesterone si riducono troppo precocemente inducendo un anticipo delle mestruazioni ed impedendo pertanto un adeguato impianto dell’embrione.
Un deficit di gonadotropine può essere isolato oppure associato ad altri difetti ipofisari.
Il sintomo principale è il ritardo di sviluppo puberale, cioè l’assenza dei caratteri sessuali secondari dopo l’età di 14 anni nel maschio e di 13 anni nella femmina.
Altri esami possono essere importanti nella valutazione dell’insufficienza gonadica associata a bassi livelli di testosterone nell’uomo o a bassi livelli di estradiolo nella donna.
