ESTROGENI
Sono i principali ormoni sessuali femminili, sono ormoni steroidei e vengono prodotti dai follicoli ovarici e dalla placenta. Tre dei maggiori estrogeni nelle donne sono l’estradiolo, l’estriolo e l’estrone. Gli estrogeni sono prodotti partendo dagli androgeni grazie all’azione di enzimi aromatizzanti, l’estradiolo è prodotto dal testosterone e l’estrone dall’androstenedione. Gli estrogeni stimolano lo sviluppo delle caratteristiche sessuali secondarie, permettono la fecondazione e la gravidanza, regolano il ciclo mestruale, come anche la distribuzione del grasso corporeo, favorendo il deposito sui fianchi, i glutei, nelle cosce e nell’addome, hanno azione protettiva per l’osteoporosi e riducono il rischio cardiovascolare e aterosclerotico. Stimolano inoltre la lipolisi nel tessuto muscolare e adiposo. Regolano molte funzioni cerebrali come la memoria. Influenzano gli ormoni tiroidei, con azione antagonista, e l’insulina, aumentando la sua azione anabolica. Una concentrazione troppo elevata di estrogeni può però esporre la donna ad un maggior rischio di sviluppare alcune forme di cancro come quello della mammella, l’insulino resistenza e l’infertilità.
Sempre un eccesso di estrogeni può portare a condizioni di ovaio policistico e disbiosi intestinale, oltre che all’alterazione della detossificazione epatica; in più possono provocare la classica “sindrome premestruale” : dolori addominale e lombari, mal di testa, irritabilità, ritenzione idrica, instabilità emotiva, stanchezza, modificazioni dell’appetito, ecc. Il livello di estrogeni si modifica anche a seconda del peso corporeo, quindi tenere controllato il peso incide sull’equilibrio degli ormoni sessuali. Quando gli estrogeni diminuiscono i primi sintomi sono le cosiddette “vampate di calore”, che compaiono sopratutto di notte, provocando anche disturbi del sonno. La diminuzione provoca inoltre assottigliamento e perdita di elasticità delle pareti vaginali, riduzione della lubrificazione, osteoporosi e aumento del rischio cardiovascolare. Nell’uomo la quantità di estrogeni secreti dal testicolo è particolarmente modesta, anche se biologicamente importante. Tuttavia con l’avanzare dell’età, sopratutto in caso di ridotta attività fisica ed obesità, ad un naturale declino nella produzione di testosterone si associa ad un aumento della sua conversione in estrogeni. Tale fenomeno è legato ad effetti collaterali spiacevoli come l’aumento del tessuto mammario (ginecomastia) diminuzione del desiderio sessuale, problemi di erezione e diminuzione della fertilità.
Estradiolo (E2) E’ il più importante della famiglia degli estrogeni assieme all’estriolo e all’estrione, viene prodotto a partire dal testosterone da parte della parete del follicolo ovarico, dalla ghiandola surrenale e in parte dalla placenta. La sua secrezione è prevalentemente nella prima fase del ciclo ovarico, cioè nella fase follicolare e la sua produzione è stimolata dall’azione dell’ormone follicolo-stimolante (FSH), ed è direttamente proporzionale al numero ed alle dimensioni dei follicoli. Ha la funzione di favorire la crescita del follicolo e quindi l’ovulazione. Esso diminuisce dopo l’ovulazione, per fare spazio al progesterone che porta alla modificazione dell’endometrio per la creazione di un luogo ideale per l’impianto dell’ovulo fecondato.
L’ estradiolo agisce a livello dell’ipofisi mediante un meccanismo di feed-back negativo per cui man mano che i suoi livelli aumentano si ha una inibizione della secrezione di FSH. Agisce a livello dell’endometrio dell’utero stimolandone la sua proliferazione e preparandolo quindi alla successiva trasformazione secretiva che avrà luogo dopo l’ovulazione a seguito dello stimolo progestinico. Sia la crescita proliferativa dell’endometrio che la sua successiva trasformazione secretiva hanno una importanza fondamentale per l’impianto dell’embrione. Il suo dosaggio a livello basale ha importanza nell’ambito della definizione della riserva ovarica.
Interviene sopratutto nelle fasi di sviluppo sessuale nella donna, ma regola anche altri processi dell’organismo, proteggendo dall’osteoporosi e dal rischio cardiovascolare diminuendo i livelli di LDL, altrimenti detto “colesterolo cattivo”. L’estradiolo non è un ormone unicamente femminile, ma viene prodotto anche dalla conversione del testosterone prodotto dal testicolo. Quando gli uomini producono troppo estradiolo presentano alcune caratteristiche femminili come la ginecomastia.
Riassunto e schematizzazione di alcuni degli effetti biologici dell’ormone:
– produrre e mantenere i caratteri sessuali secondari femminili
– agire sull’endometrio stimolandone la proliferazione e la rigenerazione
– stimolare la crescita della ghiandola mammaria
– inibire la secrezione di latte prima del parto inibendo gli enzimi della galattogenesi
– regolare a feedback negativo la propria secrezione
- azione anabolizzante
- proteggere il tessuto osseo stimolando gli osteoblasti
– indurre un aumento complessivo della concentrazione plasmatica dell’ormone tiroideo.
Una carenza di questo ormoni può palesare una resistenza insulinica.
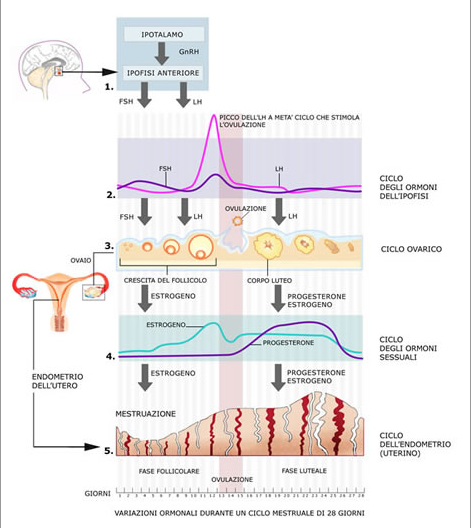
RAPPORTO TRA PROGESTERONE ED ESTROGENO
Questo rapporto, sia nella fase follicolare che in quella luteale, permette di individuare eventuali squilibri anche quando il risultato dei singoli ormoni rientra nei valori di normalità.
Un eccesso verso il progesterone può causare sonnolenza, sbalzi di umore ed ingrossamento del seno. Allo stesso modo, una carenza di estradiolo può palesare una resistenza insulinica.
Un eccesso di estrogeni può essere causato dalla presenza di obesità poiché nel tessuto adiposo è presente l’enzima aromatasi che converte gli androgeni in estradiolo. Questo aumento estrogenico può portare alla presenza di ovaio policistico, sindrome metabolica, disbiosi intestinale e alterazione della detossificazione epatica.
Sempre alti livelli di estrogeni possono provocare la classica “sindrome premestruale” : dolori addominale e lombari, mal di testa, irritabilità, ritenzione idrica, instabilità emotiva, stanchezza, modificazioni dell’appetito, ecc.
